Introduzione:
Non è per me raro discutere dell’argomento fertilità negli utilizzatori di AAS o nei soggetti in TRT. Complice una classe medica non sempre aggiornata, molti sono spinti a credere che una condizione di sterilità sia ineluttabile, tanto nei soggetti utilizzatori di dosi sovrafisiologiche di AAS quanto in quelli sottoposti a Terapia Sostitutiva del Testosterone [TRT].
A sottolineare questa eventualità ci ha pensato uno studio pubblicato nel 2019 nel quale veniva riportato che “la terapia con Testosterone è un contraccettivo, anche se di scarsa efficacia. Gli uomini in età riproduttiva con Testosterone basso devono essere informati degli effetti negativi della TRT sulla fertilità. Se la TRT viene prescritta a uomini interessati a preservare la fertilità, è opportuno proporre un’analisi del liquido seminale e l’eventuale crioconservazione dello sperma. Opzioni come il Clomifene Citrato e l’hCG, insieme al rinvio a un urologo della riproduzione, dovrebbero essere prese in considerazione per aumentare naturalmente i livelli di Testosterone negli uomini con testosterone basso che vogliono evitare la TRT.”
Quindi possiamo chiudere qui e liquidare la questione con un “si, anche in TRT si è destinati ad una condizione di sterilità”? Assolutamente no! Per quanto corretta nei punti espositivi, la conclusione di Amir Shahreza Patel et al. è incompleta. Per quale motivo? Ve lo spiegherò in questo articolo…
Breve panoramica sulla spermatogenesi:
Gli Steroidi Anabolizzanti Androgeni non influiscono solo sulla produzione endogena di Testosterone, ma anche sulla produzione di sperma, un processo chiamato spermatogenesi.
La spermatogenesi è strettamente regolata dalle cellule di Leydig e Sertoli del testicolo. Le cellule di Leydig producono Testosterone in risposta all’attivazione del recettore LHCG (LHCGR). Questo recettore è attivato dal legame con l’Ormone Luteinizzante (LH). Il Testosterone, a sua volta, agisce sulle cellule vicine, comprese le cellule del Sertoli, per controllare la spermatogenesi. L’attivazione del recettore dell’FSH (FSHR) sulle cellule del Sertoli controlla direttamente la spermatogenesi.
La produzione di spermatozoi avviene nei tubuli seminiferi e può essere suddivisa approssimativamente in tre fasi, come illustrato di seguito:
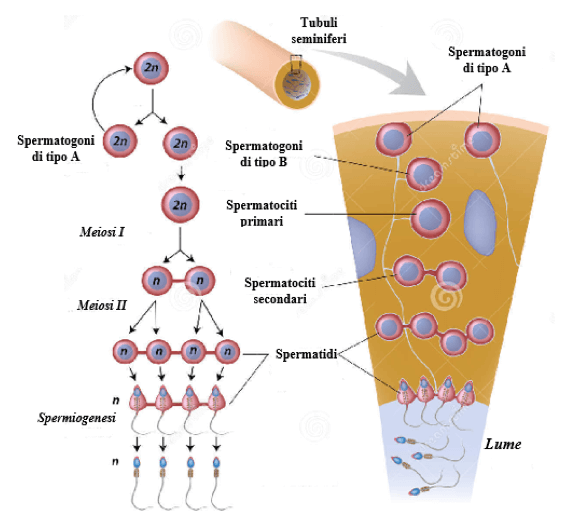
Tutte queste fasi si svolgono nei tubuli seminiferi. Durante la prima fase, gli spermatogoni migrano tra le cellule del Sertoli verso il lume dei tubuli. Mentre migrano lungo le cellule del Sertoli, questi spermatogoni si dividono lentamente e si differenziano in cellule spermatiche mature. In primo luogo, subiscono la mitosi, ossia la divisione in due cellule figlie identiche. Alcune di queste cellule figlie subiranno ulteriori modifiche e ingrandimenti, un processo noto come spermatocitogenesi, che darà origine agli spermatociti primari. Queste cellule, a loro volta, subiranno la meiosi. In questo caso, si verificano due divisioni cellulari consecutive, che danno origine a un totale di quattro cellule figlie. Ognuna di queste cellule avrà la metà del numero di cromosomi della cellula madre. Dopo la prima divisione cellulare chiamiamo queste cellule spermatociti secondari, mentre dopo la seconda divisione meiotica le chiamiamo spermatidi. Infine, gli spermatidi si differenziano in spermatozoi (spermatozoi maturi) durante la spermiogenesi.
L’intero processo di spermatogenesi richiede circa 74 giorni per essere completato [1]. Dopodiché, ci vorranno altri 1-21 giorni prima che gli spermatozoi finiscano nell’eiaculato [2]. Di conseguenza, quando la spermatogenesi si interrompe e riprende, ci vorrà un po’ di tempo prima che ciò si rifletta in un’analisi del liquido seminale.
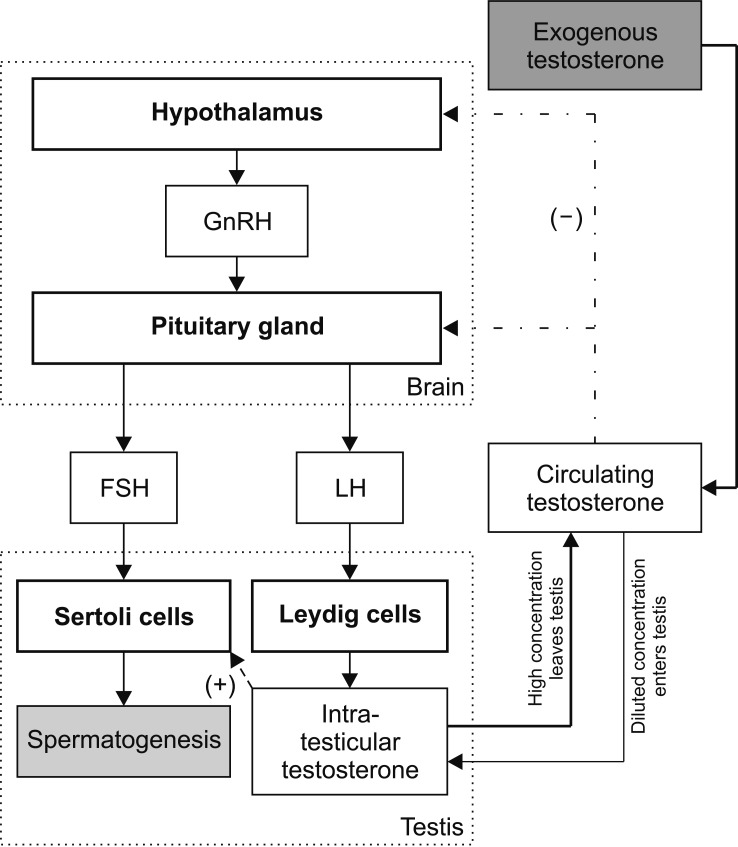
La spermatogenesi dipende in larga misura dalla concentrazione di Testosterone intratesticolare (ITT). Poiché l’LH stimola i testicoli a produrre Testosterone e quindi è responsabile della concentrazione di ITT, l’LH è importante per la spermatogenesi. Normalmente, la concentrazione di ITT è circa 100 volte superiore a quella del sangue [3]. La somministrazione settimanale di 200mg di Testosterone Enantato la riduce notevolmente, fino a circa il 2% dei livelli basali. Sebbene non sia mai stato studiato nell’uomo, il limite inferiore della concentrazione di ITT necessaria per una spermatogenesi quantitativamente normale nei ratti è circa il 20% del livello basale [4]. Una volta scesi al di sotto di questo valore, esiste una chiara relazione tra il calo della concentrazione di ITT e la conta spermatica.
Breve parentesi su Estrogeni e fertilità:
Il Recettore α degli Estrogeni (ERα) è essenziale per la fertilità maschile. La sua attività è responsabile del mantenimento della citoarchitettura epiteliale nei dotti efferenti e del riassorbimento del liquido per la concentrazione degli spermatozoi nella testa dell’epididimo. Queste e altre scoperte hanno contribuito a stabilire il ruolo bisessuale degli estrogeni nell’importanza riproduttiva. È stato dimostrato che gli Estrogeni regolano l’espressione dello scambiatore Na+/H+-3 (NHE3) e la velocità di trasporto del 22Na+, sensibile a un inibitore di NHE3. Pertanto, nel maschio, gli estrogeni regolano uno dei più importanti trasportatori epiteliali di ioni e mantengono la differenziazione morfologica epiteliale nei dotti efferenti del maschio, indipendentemente dalla regolazione del trasporto di Na+.[https://www.pnas.org/]
Così come una concentrazione ottimale di E2 porta ad un miglioramento dei quadri della fertilità, livelli elevati di Estradiolo sono correlati all’infertilità maschile. Le cause dell’iperestrogenismo includono malattie della corteccia surrenale, del testicolo o uso di farmaci che influenzano l’asse ipotalamo-ipofisi-gonadi.[https://www.nature.com/]
Da notare che i dati raccolti hanno sollevato la possibilità di puntare sul ERα nello sviluppo di un contraccettivo per l’uomo.
AAS è soppressione della spermatogenesi:
E’ un dato di fatto che l’uso di AAS sopprime la produzione endogena di Testosterone. Lo fa attraverso un feedback negativo a livello dell’ipotalamo e dell’ipofisi. In breve, l’ipotalamo secerne un ormone chiamato Ormone di Rilascio delle Gonadotropine (GnRH) che viene rilasciato nel sistema portale ipofisario. Attraverso questo sistema, può raggiungere l’ipofisi anteriore. Qui, si legherà al suo recettore cognitivo che porterà alla secrezione di gonadotropine da parte dell’ipofisi anteriore. Queste gonadotropine, l’Ormone Luteinizzante (LH) e l’Ormone Follicolo-Stimolante (FSH), raggiungono la circolazione sistemica che le trasporta all’organo bersaglio: i testicoli. Il legame dell’LH al suo recettore specifico porta alla produzione di Testosterone. Il legame dell’FSH con il suo recettore specifico svolge un ruolo importante nella spermatogenesi. E, come descritto in precedenza, anche il Testosterone prodotto è fondamentale nella spermatogenesi.

Gli AAS inibiscono la secrezione di GnRH da parte dell’ipotalamo e la secrezione di gonadotropine da parte dell’ipofisi. Di conseguenza, sia la produzione di Testosterone che quella di spermatozoi vengono soppresse. Questo può portare a una condizione chiamata azoospermia, in cui non si trovano spermatozoi in un campione di sperma. Oppure può portare all’oligozoospermia, in cui la concentrazione di spermatozoi è molto bassa (inferiore a 15 milioni per mL o 39 milioni per eiaculato).[5]
Ad esempio, in uno studio, il 65% degli uomini è diventato azoospermico entro 6 mesi dalla somministrazione di Testosterone Enantato a 200mg settimanali [6]. Poiché l’LH e l’FSH non sono stati completamente soppressi (rispettivamente -66,7 e -62,5%), si può ipotizzare che un numero maggiore di uomini sarebbe diventato azoospermico con un dosaggio più elevato e più soppressivo. In effetti, in combinazione con un progestinico (che porterebbe a una più forte soppressione di LH e FSH), si registrano generalmente tassi di azoospermia di quasi il 90% [7]. Tuttavia, uno studio prospettico osservazionale (lo studio HAARLEM) che ha seguito 100 consumatori di AAS prima, durante e in due momenti successivi al ciclo di AAS, ha visto risultati simili a quelli dello studio in cui il 65% degli uomini è diventato azoospermico [8]. I dati relativi all’analisi dello sperma erano disponibili per 91 utilizzatori al termine del ciclo. Nonostante la soppressione praticamente totale di LH e FSH in quasi tutti gli utilizzatori, la concentrazione di spermatozoi era inferiore a 15 milioni per mL nel 68% degli utilizzatori (la conta totale degli spermatozoi era inferiore a 40 milioni nel 77%). Una differenza fondamentale in questo caso potrebbe essere il tempo di soppressione, in quanto l’altro studio ha mostrato il tasso cumulativo di azoospermia fino a 6 mesi, mentre gli utilizzatori di AAS si sono sottoposti a somministrazioni per periodi di tempo variabili, con una durata mediana di 13 settimane. Inoltre, alcuni dei consumatori di AAS hanno utilizzato l’hCG durante il ciclo, che potrebbe aver stimolato in qualche misura la spermatogenesi (tornerò su questo punto più avanti). Anche se gli autori scrivono: “(…) l’uso di hCG non ha avuto effetti rilevabili sulle dimensioni dei testicoli o sulla spermatogenesi”. Questo potrebbe essere attribuito a un sottodosaggio di hCG, a un uso non corretto o forse, in qualche misura, alla mancanza di potenza statistica. Infine, alti dosaggi di AAS – in modo del tutto casuale – potrebbero stimolare la spermatogenesi sostituendo una parte dell’attività androgena endogena mancante, come spiegato nella sezione precedente.
In ogni caso, è chiaro che l’uso di AAS di per se compromette in modo significativo la spermatogenesi.
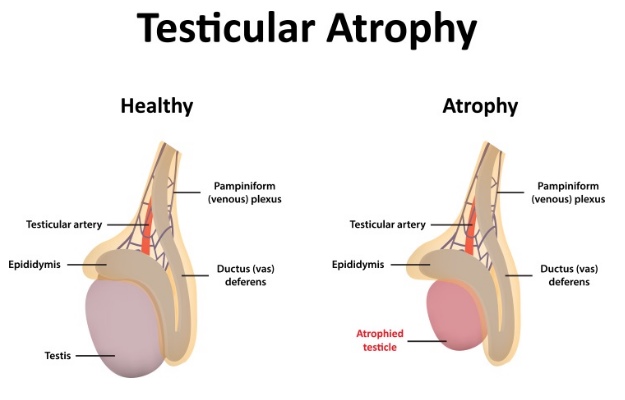
Uso di AAS e atrofia testicolare:
I testicoli comprendono il compartimento interstiziale, che ospita le cellule di Leydig, e il compartimento dei tubuli seminiferi, che ospita la spermatogenesi. Quest’ultimo è responsabile della maggior parte del volume del testicolo, con valori che in letteratura variano dal 60 al 90% [9, 10]. Gran parte di questo volume è costituito da cellule spermatiche in via di sviluppo. Di conseguenza, quando la spermatogenesi è compromessa, i testicoli diminuiscono di dimensioni. Ad esempio, lo studio citato in precedenza, in cui il 65% degli uomini è diventato azoospermico entro 6 mesi dalla somministrazione di Testosterone, ha visto una diminuzione del volume testicolare del 16,5% [6]. Uno studio in cui il Testosterone è stato combinato con un dosaggio molto basso di un progestinico orale (Levonorgestrel) per ottenere una soppressione più forte ha registrato una riduzione maggiore del volume testicolare, pari a circa il 30% [11]. Lo studio HAARLEM, citato in precedenza, ha registrato una riduzione del 24%. È interessante notare che i consumatori di AAS hanno visto il loro volume testicolare tornare a quello che era 3 mesi dopo la cessazione dell’uso (c’era solo una differenza del -4% a quel punto).
La terapia con gonadotropine (hCG e hMG/FSH) può preservare la spermatogenesi:
L’effetto dell’hCG e dell’FSH o dell’hMG sulla spermatogenesi è forse dimostrato in modo più elegante da una serie di esperimenti di Matsumoto et al. [12]. In primo luogo, soggetti maschi sani hanno ricevuto 5000 UI di hCG due volte alla settimana per 7 mesi. Questo stimola fortemente la produzione di Testosterone da solo e di conseguenza l’FSH viene completamente soppresso. Ciononostante, è stata mantenuta una certa produzione di spermatozoi, la cui concentrazione è stata ridotta da 88 milioni/mL a 22 milioni/mL dopo 4 mesi. Dopo questi 7 mesi, il Testosterone Enantato (200mg settimanali) è stato aggiunto all’hCG per altri 6 mesi in questi uomini. Le concentrazioni di sperma sono rimaste praticamente inalterate (26 milioni/mL negli ultimi 3 mesi).

Dopo questo periodo, 4 soggetti hanno continuato l’hCG per altri 3 mesi senza Testosterone. Successivamente, in due dei soggetti è stato aggiunto l’FSH (100 UI al giorno) e negli altri due l’hMG (75 UI al giorno). L’aggiunta di FSH o hMG ha portato a un forte aumento della produzione di spermatozoi, raggiungendo una media di 103 milioni/mL negli ultimi 2 mesi:

Allo stesso modo, l’FSH da solo può preservare una parte della spermatogenesi durante la soppressione della terapia con testosterone, come illustrato nella figura seguente [13]:
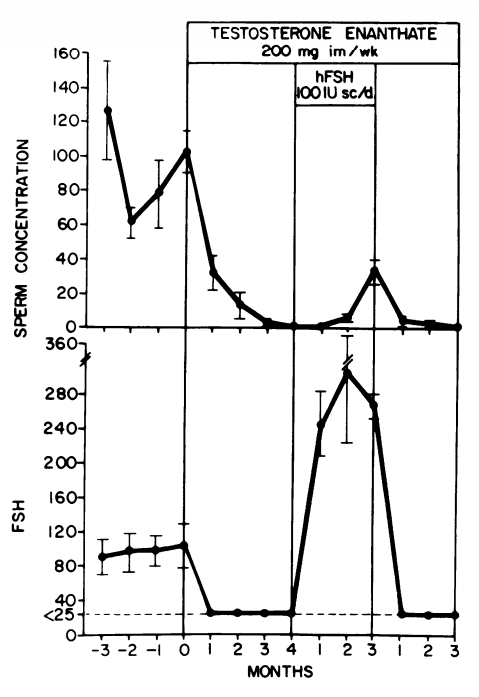
Ciò che si può dedurre da questi risultati è che sia l’FSH che l’hCG possono preservare una certa spermatogenesi durante la soppressione delle gonadotropine da parte del Testosterone, ma che entrambi sono necessari per una spermatogenesi quantitativamente normale. Va notato, tuttavia, che ci sono state marcate differenze interindividuali. Nel precedente studio con hCG, un uomo è diventato azoospermico durante il trattamento con hCG.
Un piccolo studio retrospettivo suggerisce che l’hCG da solo, al dosaggio di 500 UI a giorni alterni, può preservare completamente la spermatogenesi in associazione alla Terapia Sostitutiva del Testosterone [14]. Forse in questi uomini c’era una secrezione residua di FSH sufficiente a consentire la piena conservazione della spermatogenesi. Inoltre, la natura retrospettiva dello studio potrebbe aver portato a una distorsione dei risultati.
Questo mi porta a un altro aspetto che vorrei discutere: il dosaggio. Uno studio ha rilevato che iniettando hCG al dosaggio di 250 UI a giorni alterni si ottiene una concentrazione di Testosterone intratesticolare praticamente uguale a quella del basale [15]. Dato il ruolo centrale del Testosterone intratesticolare nella spermatogenesi, si potrebbe sostenere che questo basso dosaggio dovrebbe essere sufficiente per preservare la spermatogenesi durante l’uso di AAS. Tuttavia, questo aspetto non è stato studiato direttamente in uno studio controllato.
Un dosaggio più elevato, ma comunque inferiore a quello utilizzato negli studi di Matsumoto, ha dimostrato la conservazione di una certa spermatogenesi in pazienti con ipogonadismo secondario con hCG dosato a 500-2500 UI due volte alla settimana [16]. I dosaggi sono stati titolati in base ai livelli di Testosterone raggiunti. Per ottenere una spermatogenesi quantitativamente normale era necessaria l’aggiunta di FSH (3x 150 UI hMG settimanali). Anche in questo caso, però, si trattava di uno studio retrospettivo.
Infine, sono state sollevate alcune perplessità sull’effetto dell’hCG sulla morfologia degli spermatozoi. Uno studio finlandese suggerisce che l’uso concomitante di hCG e AAS ad alti dosaggi può avere un impatto negativo sulla morfologia dello sperma [17]. Lo studio ha seguito 18 atleti di forza amatoriali, 16 dei quali hanno utilizzato l’hCG insieme ad alti dosaggi di AAS. I campioni di sperma sono stati prelevati alla fine del ciclo di AAS, circa 1,5 mesi dopo il ciclo e circa 6 mesi dopo il ciclo. Naturalmente, la produzione di sperma era compromessa, con una conta media di 33 milioni di spermatozoi/mL alla fine del ciclo di AAS. Un soggetto è diventato azoospermico (e lo è rimasto per tutto il successivo periodo di sospensione). Ciò sembra dimostrare che l’uso di hCG può preservare una certa spermatogenesi durante l’uso di AAS. La morfologia dello sperma, tuttavia, era solo del 15% rispetto a una media del 40% di una coorte finlandese di donatori di banche del seme. Inoltre, hanno trovato una correlazione tra la dose totale di hCG utilizzata e gli spermatozoi morfologicamente anormali.
Quando hanno stratificato gli utilizzatori in due gruppi: un gruppo ad alta dose di hCG (>12.000 UI totali) e un gruppo a bassa dose (<12.000 UI totali), hanno notato che c’era una differenza significativa nella morfologia dello sperma tra i due. In media, il 22% era normale nel gruppo ad alto dosaggio e il 72% nel gruppo a basso dosaggio alla fine del ciclo di AAS. Ma come? Se la media del gruppo è del 15%, come può essere più alta sia nel gruppo ad alta dose che in quello a bassa dose? C’è qualcosa di sbagliato nei dati. Questo è un problema dello studio in questione. Da notare che, poiché il gruppo ad alta dose aveva una concentrazione di spermatozoi quasi cinque volte superiore, la quantità assoluta di spermatozoi morfologicamente normali era maggiore nel gruppo ad alta dose.
Si potrebbe obiettare che potrebbe essere l’assenza di FSH, piuttosto che l’hCG di per sé, ad avere un impatto sulla morfologia. Infatti, è stato riscontrato che dosi elevate di hCG migliorano la motilità degli spermatozoi e la morfologia normale in uomini subfertili con livelli normali di FSH [17]. Inoltre, si potrebbe sostenere che l’AAS stesso potrebbe avere un effetto negativo diretto sulla morfologia degli spermatozoi a dosi elevate [18]. Questo potrebbe non manifestarsi se vengono prodotte solo piccole quantità di spermatozoi, come nel caso del gruppo a basso dosaggio. Anche Matsumoto et al. hanno dimostrato che l’hCG (3x 5000 UI settimanali) non ha alcun effetto sulla morfologia degli spermatozoi in associazione al testosterone in un piccolo studio [19]. Infine, anche l’abuso di altre sostanze non dichiarate potrebbe aver avuto un impatto.
Conclusioni:
Ricapitolando, la spermatogenesi è strettamente regolata da LH e FSH. Quando si somministrano AAS, la secrezione di questi due ormoni viene fortemente ridotta. Di conseguenza, anche la spermatogenesi viene fortemente ridotta. Nella maggior parte degli uomini questo porta all’azoospermia. È stato riscontrato che l’uso di hCG mantiene una certa spermatogenesi, anche se a un livello inferiore al normale. L’aggiunta di FSH (direttamente o come parte di hMG) è necessaria per preservare completamente la spermatogenesi. Il dosaggio necessario per mantenere in modo ottimale la spermatogenesi con il solo hCG durante un ciclo AAS non è del tutto chiaro. Dato l’importante ruolo del Testosterone intratesticolare nel mantenimento della spermatogenesi, si potrebbe sostenere che un dosaggio che sostenga questo aspetto sostenga in modo ottimale anche la spermatogenesi. Si potrebbe quindi arrivare a un dosaggio di circa 250 UI a giorni alterni. Tuttavia, gli studi clinici (controllati) che hanno valutato direttamente l’impatto sulla spermatogenesi con la soppressione delle gonadotropine hanno tutti utilizzato dosaggi nettamente superiori. I dati di studi retrospettivi suggeriscono che potrebbero essere sufficienti da 500 a 2500 UI due volte alla settimana. L’ideale sarebbe testare il proprio sperma per capire quale sia il dosaggio più adatto. Si tenga presente che l’intero processo di spermatogenesi e la successiva comparsa di spermatozoi nell’eiaculato possono richiedere fino a circa 3 mesi. I cambiamenti nella terapia potrebbero quindi richiedere almeno 3 mesi prima che i loro effetti si riflettano nell’analisi dello sperma.
Dopo le informazioni fin qui riportate, non ci si stupisce del fatto che nello studio citato nell’introduzione la TRT fosse stata classificata come un “contraccettivo di bassa efficacia”. Se infatti togliamo dall’equazione la somministrazione esogena di hCG e/o FSH [o in alternativa hMG], la condizione di azoospermia è praticamente una certezza. Da considerarsi anche i dosaggi di questi ancillari della TRT. Dosaggi che devono tenere conto della risposta terapeutica soggettiva. Ciò significa che i dosaggi standard per l’hCG, per esempio, rappresentano per la maggior parte dei soggetti solo un punto di partenza che dovrà essere riconsiderato alla luce di esami specifici [vedi spermiogramma].
Un protocollo di fertilità nel quale mi sono imbattuto spesso parlando con atleti o preparatori d’oltre oceano è costituito da una hCG, hMG e Clomifene Citrato. L'”invenzione” di questo protocollo si attribuisce a Dave Palumbo. Non propriamente un luminare dell’endocrinologia ma sicuramente un vagliatore di tester non da poco.
Il protocollo è il seguente:
hCG – 2000 UI a giorni alterni
hMG – 75 UI a giorni alterni
Clomifene Citrato – 50mg al giorno
In alternativa all’uso di Clomifene Citrato si opta per Enclomifene Citrato, l’isomero trans del Clomifene Citrato. Ma di lui parlerò in un articolo apposito. Rimane comunque il dubbio di una loro sufficiente efficacia additiva.
Ho avuto l’opportunità di raccogliere molte testimonianze di utilizzatori. Alcuni di loro hanno trascorso più di un decennio tra cicli, bridge e fasi in TRT. Anche nei casi più estremi, quando è arrivato il momento di avere un figlio, una parte consistente di quelli che hanno seguito questo semplice protocollo sono riusciti a ingravidare la propria moglie/fidanzata:
La sospensione temporanea della TRT per seguire un protocollo di ristabilizzazione dell’Asse HPT e aumentare il numero di spermatozoi con il protocollo di fertilità, non rappresentava una costante ma una eventualità che poteva interessare alcuni individui .
Ovviamente, quanto detto non rappresenta assolutamente una prescrizione medica o un consiglio terapeutico! Si tratta, come sempre, di pura divulgazione scientifica volta alla formazione di una cultura di base utile alla tutela della propria e altrui salute.
Gabriel Bellizzi [CEO BioGenTech]
Riferimenti:
- “Book on Steroids” di Peter Bond [capitolo 6 – Side effects and managing them – sezione 6.12. – Low/undetectable sperm count (oligo-/azoospermia)].
- Amann, Rupert P. “The cycle of the seminiferous epithelium in humans: a need to revisit?.” Journal of andrology 29.5 (2008): 469-487.
- Rowley, Mavis J., Florence Teshima, and Carl G. Heller. “Duration of transit of spermatozoa through the human male ductular system.” Fertility and sterility 21.5 (1970): 390-396.
- McLachlan, Robert I., et al. “Effects of testosterone plus medroxyprogesterone acetate on semen quality, reproductive hormones, and germ cell populations in normal young men.” The Journal of Clinical Endocrinology & Metabolism 87.2 (2002): 546-556.
- Zirkin, Barry R., et al. “Maintenance of advanced spermatogenic cells in the adult rat testis: quantitative relationship to testosterone concentration within the testis.” Endocrinology 124.6 (1989): 3043-3049.
- T. G. Cooper, E. Noonan, S. Von Eckardstein, J. Auger, H. Baker, H. M. Behre, T. B. Haugen, T. Kruger, C. Wang, M. T. Mbizvo, et al. World health organization reference values for human semen characteristics. Human reproduction update, 16(3):231–245, 2010.
- W. H. O. T. F. on Methods for the Regulation of Male Fertility. Contraceptive efficacy of testosterone-induced azoospermia in normal men. The Lancet, 336(8721):955–959, 1990.
- Page, Stephanie T., John K. Amory, and William J. Bremner. “Advances in male contraception.” Endocrine reviews 29.4 (2008): 465-493.
- Smit, D. L., et al. “Disruption and recovery of testicular function during and after androgen abuse: the HAARLEM study.” Human Reproduction 36.4 (2021): 880-890.
- S. Melmed. Williams textbook of endocrinology. 13th edition. Elsevier Health Sciences, 2016.
- M. Simoni and I. T. Huhtaniemi. Endocrinology of the Testis and Male Reproduction. Springer, 2017.
- Anawalt, Bradley D., et al. “Intramuscular testosterone enanthate plus very low dosage oral levonorgestrel suppresses spermatogenesis without causing weight gain in normal young men: a randomized clinical trial.” Journal of andrology 26.3 (2005): 405-413.
- Matsumoto, Alvin M., Anthony E. Karpas, and William J. Bremner. “Chronic human chorionic gonadotropin administration in normal men: evidence that follicle-stimulating hormone is necessary for the maintenance of quantitatively normal spermatogenesis in man.” The Journal of Clinical Endocrinology & Metabolism 62.6 (1986): 1184-1192.
- Matsumoto, Alvin M., et al. “Reinitiation of sperm production in gonadotropin-suppressed normal men by administration of follicle-stimulating hormone.” The Journal of clinical investigation 72.3 (1983): 1005-1015.
- Hsieh, Tung-Chin, et al. “Concomitant intramuscular human chorionic gonadotropin preserves spermatogenesis in men undergoing testosterone replacement therapy.” The Journal of urology 189.2 (2013): 647-650.
- Coviello, Andrea D., et al. “Low-dose human chorionic gonadotropin maintains intratesticular testosterone in normal men with testosterone-induced gonadotropin suppression.” The Journal of Clinical Endocrinology & Metabolism 90.5 (2005): 2595-2602.
- Depenbusch, Marion, et al. “Maintenance of spermatogenesis in hypogonadotropic hypogonadal men with human chorionic gonadotropin alone.” European journal of endocrinology 147.5 (2002): 617-624.
- Homonnai, Z. T., M. Peled, and G. F. Paz. “Changes in semen quality and fertility in response to endocrine treatment of subfertile men.” Gynecologic and obstetric investigation 9.5 (1978): 244-255.
- Torres-Calleja, J., et al. “Effect of androgenic anabolic steroids on sperm quality and serum hormone levels in adult male bodybuilders.” Life sciences 68.15 (2001): 1769-1774.
- Matsumoto, Alvin M., et al. “Human chorionic gonadotropin and testicular function: stimulation of testosterone, testosterone precursors, and sperm production despite high estradiol levels.” The Journal of Clinical Endocrinology & Metabolism 56.4 (1983): 720-728.

Una risposta a "AAS, TRT e fertilità"