Introduzione:
Forse uno degli effetti collaterali più preoccupanti dell’uso prolungato di steroidi anabolizzanti sono quelli legati al cuore. In effetti, in letteratura è stato pubblicato un numero impressionante di case report che associano l’uso di steroidi anabolizzanti a eventi cardiaci avversi [1]. Il più delle volte si trattava di infarto del miocardio. Sebbene i casi studio non possano ovviamente stabilire che l’uso di AAS sia un fattore causale, ci sono molte altre prove in letteratura che, come minimo, dovrebbero destare preoccupazione. In particolare, un gran numero di prove mette in relazione l’uso di AAS ad alte dosi con cambiamenti strutturali e funzionali del cuore. Per estensione, queste alterazioni cardiache potrebbero essere correlate a quanto osservato clinicamente nei casi riportati sopra.
In questo articolo illustrerò come l’uso di AAS ad alte dosi sembra alterare la struttura e la funzione del cuore e come ciò possa essere correlato alla malattia. Prima di farlo, però, vi fornirò una piccola introduzione sul funzionamento del cuore. Si tratta di un elemento essenziale per comprendere le alterazioni cardiache che potrebbero essere causate dall’uso di AAS.
Il ciclo cardiaco:
Per tutta la vita il cuore garantisce che tutte le tue cellule ricevano adeguate quantità di nutrienti e ossigeno. Lo fa pompando continuamente il sangue attraverso il sistema cardiovascolare. Il cuore stesso, in sostanza, è suddiviso in due pompe separate. Il lato sinistro e quello destro del cuore hanno ciascuno il proprio scopo di pompa. Sono separati da un “muro” chiamato setto interventricolare. Il lato destro pompa il sangue deossigenato attraverso i polmoni per riossigenarlo. Il lato sinistro pompa il sangue ossigenato attraverso la circolazione sistemica, fornendo così il flusso sanguigno a tutte le cellule del corpo.
A loro volta, il lato sinistro e quello destro del cuore sono composti ciascuno da due camere. Una camera nella parte superiore, chiamata atrio, e una camera nella parte inferiore, chiamata ventricolo. L’atrio assiste il ventricolo assicurandosi che vi entri abbastanza sangue. Il ventricolo, a sua volta, è responsabile del pompaggio di questo sangue attraverso la circolazione polmonare (ventricolo destro) o la circolazione sistemica (ventricolo sinistro).
Diamo un’occhiata all’immagine qui sotto che illustra questo per poi osservare come questo sangue scorre attraverso il cuore ad ogni singolo battito cardiaco. Se sai già come viene stabilito il ciclo cardiaco, puoi saltare l’intera sezione e passare a quella successiva.
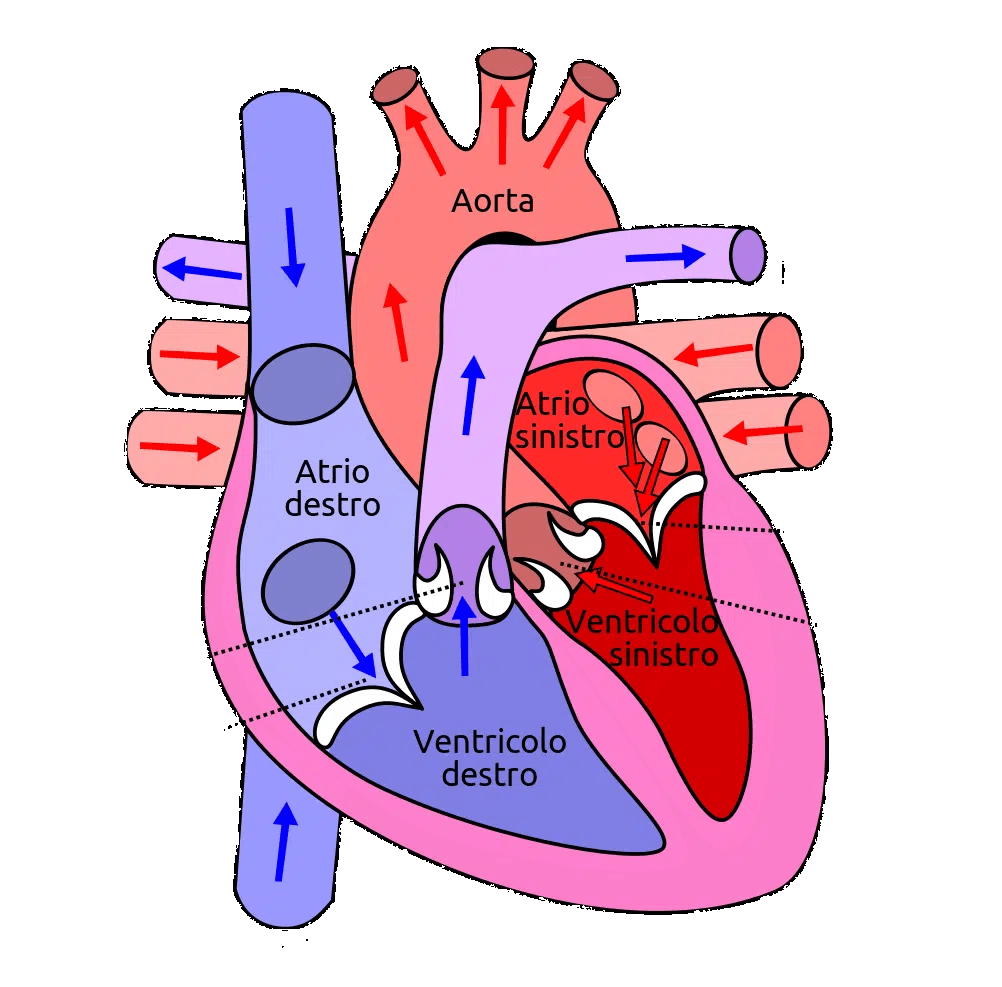
L’atrio destro riceve sangue deossigenato dalla parte inferiore e superiore del corpo. Il sangue proveniente dalla parte superiore del corpo, ad esempio dal cervello, vi entra dal lato superiore attraverso la vena cava superiore. Allo stesso modo, il sangue che ha appena attraversato le gambe e altre parti della sezione inferiore del corpo confluisce nella vena cava inferiore e defluisce nell’atrio destro. L’atrio destro raccoglie quindi il sangue che ha appena attraversato tutti gli organi e i tessuti e dal quale sono stati prelevati alcuni nutrienti e ossigeno.
A separare l’atrio destro e il ventricolo destro c’è una valvola. Questa valvola, chiamata valvola atrioventricolare destra (AV) o valvola tricuspide, si apre quando la pressione nel ventricolo destro è inferiore alla pressione nell’atrio destro. Ciò accade poco dopo che il ventricolo destro ha finito di contrarsi, cioè alla fine della sistole. Di conseguenza inizia la fase diastolica. Una volta aperta la valvola AV destra, il sangue scorre continuamente dalla vena cava superiore e dalla vena cava inferiore direttamente attraverso l’atrio destro nel ventricolo destro. Infine, anche l’atrio destro si contrae, pompando ulteriore sangue nel ventricolo destro prima che il ventricolo destro inizi a contrarsi nuovamente e chiuda la valvola AV. Una volta che ciò accade, la fase sistolica ricomincia e la contrazione del ventricolo destro crea una pressione sufficiente ad aprire la valvola che separa il ventricolo destro dalla circolazione polmonare. Questa valvola, chiamata valvola polmonare, si apre quindi e il sangue scorre attraverso l’arteria polmonare che si dirama nel polmone destro e sinistro. Il sangue deossigenato scambierà quindi ossigeno e anidride carbonica con i polmoni. Una volta attraversato i polmoni, entrerà nell’atrio sinistro. In questo caso accade sostanzialmente la stessa cosa che accade con la parte destra del cuore. Una volta terminata la contrazione del ventricolo sinistro, la valvola AV sinistra si apre e il sangue scorre attraverso l’atrio sinistro nel ventricolo sinistro. Quindi, l’atrio sinistro contraendosi spinge una quantità aggiuntiva di sangue nel ventricolo. Infine, il ventricolo sinistro inizia a contrarsi, la valvola AV sinistra (detta anche valvola mitrale) si chiude e la pressione aumenta fino all’apertura della valvola che separa il ventricolo sinistro dalla circolazione sistemica (valvola aortica). Il sangue ossigenato scorre quindi attraverso tutto il corpo e infine entra nuovamente nel cuore attraverso l’atrio destro.
La funzione del cuore può essere suddivisa in due parti: la funzione diastolica (il riempimento del cuore con il sangue) e la funzione sistolica (il pompaggio del sangue attraverso la circolazione polmonare e la circolazione sistemica). Gli steroidi anabolizzanti possono influenzare questo funzionamento del cuore. Inoltre, gli steroidi anabolizzanti influenzano la struttura del cuore, come lo spessore delle pareti che compongono le camere. Tali cambiamenti sono stati anche associati a mortalità o eventi cardiaci avversi.
L’applicazione dell’ecocardiografia negli utilizzatori di AAS:
L’ecocardiografia può essere utilizzata per tracciare un quadro della struttura e della funzione del cuore. La tecnica utilizza gli ultrasuoni per esaminarlo. È la stessa tecnica che viene utilizzata per mostrare il bambino ventre di una donna incinta. I ricercatori hanno iniziato ad applicare questa tecnica ai consumatori di steroidi anabolizzanti negli anni Ottanta.
A fini storici, parlerò del primo studio che ha applicato l’ecocardiografia ai bodybuilder che facevano uso di steroidi anabolizzanti. Lo studio è anche un buon esempio per evidenziare alcuni dei rischi legati all’interpretazione di ricerche come questa. Il primo studio è stato descritto in un articolo pubblicato da Salke et al. nel 1985 [2]. La pubblicazione era intitolata “Left ventricular size and function in body builders using anabolic steroids”. Hanno applicato misure ecocardiografiche a tre gruppi:
- culturisti che fanno uso di AAS
- culturisti non utilizzatori di AAS
- un gruppo di controllo inattivo
Hanno effettuato misurazioni del ventricolo sinistro, come lo spessore del setto ventricolare sinistro e della parete posteriore. Hanno poi calcolato il rapporto tra queste misure. Quando queste pareti sono troppo spesse, può essere un segno di cardiomiopatia e uno spessore sproporzionato del setto rispetto allo spessore della parete posteriore è comune in molte malattie [3]. Inoltre, hanno misurato le dimensioni interne sia alla fine della sistole che della diastole. Ciò ha permesso di calcolare, ad esempio, la frazione di accorciamento (o accorciamento frazionale). Si tratta di un indice funzionale: in pratica la percentuale con cui il ventricolo diminuisce di dimensioni durante la sistole. Se l’accorciamento frazionale diminuisce, è un segno di disfunzione sistolica. In fondo, significa che il ventricolo è meno efficiente nel pompare il sangue.
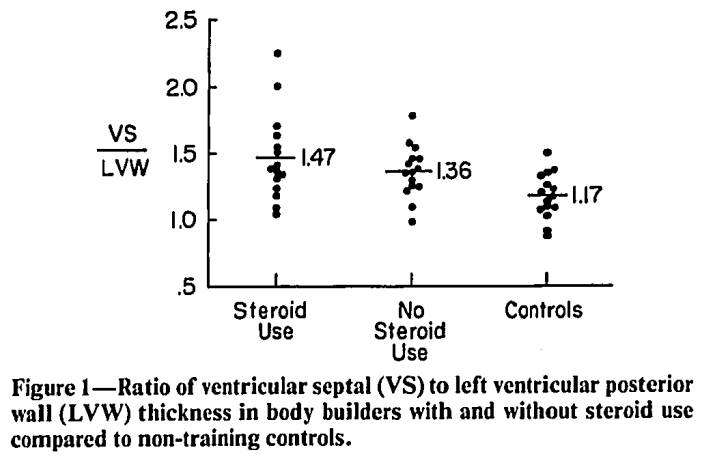
Lo studio in questione non ha rilevato differenze significative in nessuna di queste misure tra i bodybuilder che facevano uso di AAS e quelli che non ne facevano uso. Ma ci sono molte avvertenze. Innanzitutto, le dimensioni dei gruppi erano ridotte (15 soggetti per gruppo). Questo rende più difficile trovare una differenza statisticamente significativa, anche se esiste una vera differenza. Pertanto, le differenze reali potrebbero semplicemente non aver raggiunto la significatività statistica. Detto questo, lo spessore del setto ventricolare sinistro era di 13,7, 12,4 e 9,2mm rispettivamente nei bodybuilder che facevano uso di AAS, nei bodybuilder che non ne facevano uso e nel gruppo di controllo inattivo. Si tratta di uno spessore notevole. L’intervallo di riferimento normale per lo spessore del setto ventricolare sinistro è compreso tra 6 e 10mm [4]. Tuttavia, gli atleti hanno pareti LV più spesse rispetto ai non atleti. Per questo motivo, sono stati proposti cutoff alternativi per gli atleti, con un cutoff di 12mm per gli atleti caucasici e un cutoff di 14mm per gli atleti neri-africani o afro-caraibici [5]. Anche con questi valori di cutoff per gli atleti, è evidente che i bodybuilder avevano un setto LV piuttosto spesso, soprattutto quelli che facevano uso di AAS. Considerando che questi erano i valori medi, in alcuni era ancora più spesso.
Lo spessore della parete posteriore del ventricolo sinistro era identico per entrambi i gruppi di bodybuilder, pari a 9,4mm. (Tuttavia, dato il setto più spesso nei soggetti che facevano uso di AAS, il rapporto tra lo spessore del setto e quello della parete posteriore era più alto in questi ultimi. Il che potrebbe essere un segno di cardiomiopatia. In ogni caso, nonostante la mancanza di significatività statistica, questi numeri non sono confortanti.
Un elemento che potrebbe aver influenzato le misurazioni è il fatto che lo studio non era in cieco. Cioè, chi eseguiva l’ecocardiografia era a conoscenza del fatto che il soggetto che stava esaminando facesse o meno uso di steroidi. Ciò apre la porta a un fenomeno chiamato pregiudizio dell’osservatore. Inoltre, lo studio era di natura trasversale. In quanto tale, le misurazioni sono state effettuate in un momento particolare, ed è difficile ricavarne un nesso di causalità, contrariamente a quanto avviene negli studi prospettici, soprattutto quelli interventistici. Lo studio presenta anche altri aspetti negativi, come la tecnica utilizzata per valutare lo spessore delle pareti, ma ciò renderà questo articolo più lungo e tecnico del necessario. Il messaggio che sto cercando di trasmettere è che ci sono molte variabili da tenere in considerazione quando si interpreta un lavoro come questo.
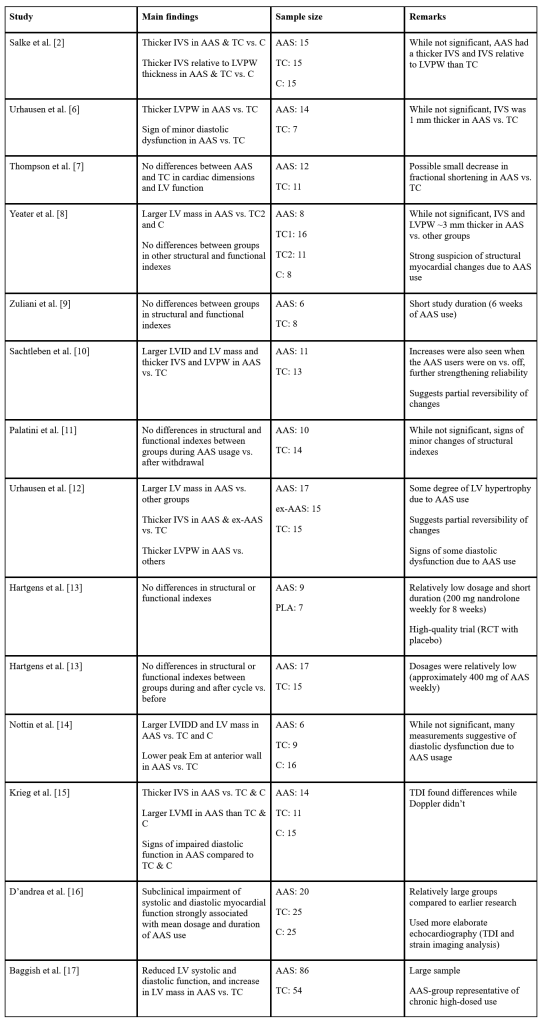
Cosa ci dice il resto della letteratura? L’insieme della letteratura suggerisce che l’uso a lungo termine di AAS ad alti dosaggi potrebbe causare un aumento dello spessore del ventricolo sinistro e della massa del ventricolo sinistro (anche se corretto per la superficie corporea), suggerendo un’ipertrofia concentrica del ventricolo sinistro da lieve a moderata. Analogamente, le misurazioni della funzione cardiaca suggeriscono un’alterazione della funzione diastolica e sistolica. Alcune evidenze sembrano suggerire che il grado di insorgenza di questi cambiamenti sia correlato al dosaggio e alla durata dell’uso di AAS. Non ci sono prove evidenti che indichino che un AAS sia più dannoso di un altro a questo proposito. Per questo sono necessarie ulteriori ricerche. Infine, questi cambiamenti sembrano essere, almeno in parte, reversibili quando si interrompe l’uso di AAS. Sono riassunti tutti gli studi ecocardiografici fino al 2019 in una tabella presente nel libro di Peter Bond , Book on Steroids. Nel libro sono anche approfonditi la maggior parte di questi studi). Qui di seguito un riassunto della tabella:
Risultati dello studio HAARLEM:
Lo studio HAARLEM è uno studio prospettico condotto da un ambulatorio per consumatori di steroidi anabolizzanti nei Paesi Bassi [18]. In breve, 100 consumatori di steroidi anabolizzanti sono stati seguiti nel tempo mentre si autosomministravano AAS. Il dosaggio medio, basato sulle informazioni riportate sull’etichetta, era di 898 mg a settimana, rendendo così il loro ciclo di AAS abbastanza rappresentativo dell’uso comune da parte dei bodybuilder. Le misurazioni sono state effettuate prima, durante, 3 mesi dopo la fine del ciclo e 1 anno dopo l’inizio del ciclo. Un totale di 31 soggetti di questo campione è stato sottoposto anche a misurazioni ecocardiografiche. In particolare, è stata applicata l’ecocardiografia 3D con un’apparecchiatura di tutto rispetto (Philips Epiq 7). Grazie alla natura prospettica di questo studio, alla buona dimensione del campione, alle moderne apparecchiature e all’uso rappresentativo di AAS da parte dei soggetti, questo studio fornisce dati di alta qualità.
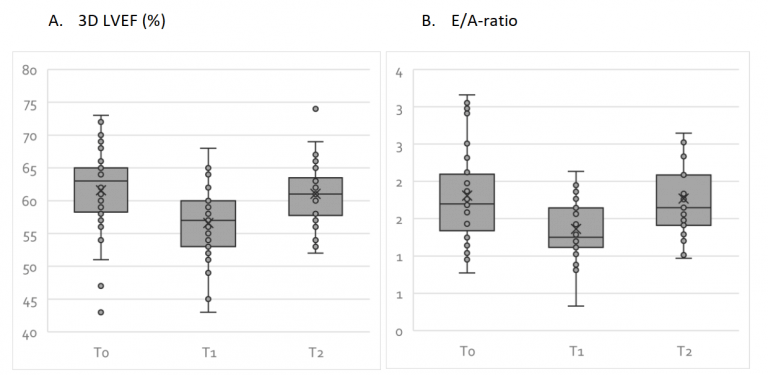
È emerso che la frazione di eiezione ventricolare sinistra 3D è diminuita del 4,9%. La frazione di eiezione è la percentuale di sangue che viene pompata dal ventricolo durante la sistole. Una frazione di eiezione normale è compresa tra il 52 e il 72% [19]. Una diminuzione significa semplicemente che il ventricolo sinistro sta pompando meno bene il sangue. Quasi tutti i soggetti avevano ancora una frazione di eiezione nella norma, quindi è improbabile che abbiano notato qualcosa.
Il rapporto E/A è diminuito con 0,45. Che cos’è il rapporto E/A? Ricordate che nella sezione sul ciclo cardiaco ho parlato di come il sangue fluisca rapidamente nel ventricolo sinistro una volta che la valvola AV sinistra si apre? Il picco di velocità del sangue che si verifica è un parametro chiamato Emax. Ho anche menzionato il modo in cui l’atrio si contrae dopo questa operazione, per portare un po’ di sangue in più nel ventricolo prima che la valvola si chiuda di nuovo. Il picco di velocità del sangue in cui questo avviene è chiamato valore Amax. Il rapporto tra il valore Emax e Amax è detto rapporto E/A. Una diminuzione del rapporto E/A è indicativa di una disfunzione diastolica, cioè il ventricolo sinistro fa più fatica a riempirsi di sangue, il che potrebbe significare che è diventato più rigido.
Il volume atriale sinistro 3D è aumentato di 9,2mL. Un aumento del volume atriale sinistro può essere indicativo della funzione diastolica del ventricolo sinistro [20]. La massa del ventricolo sinistro è aumentata di 28,3g e l’aumento potrebbe essere attribuito a un incremento del setto interventricolare e dello spessore della parete posteriore. L’aumento è risultato positivamente correlato alla dose media settimanale di AAS. In particolare, dopo un tempo di recupero mediano di 8 mesi, tutti i parametri sono tornati ai valori di base.
Conclusioni:
L’uso prolungato di steroidi anabolizzanti può influire sulla struttura e sulla funzione del cuore. Questi cambiamenti sembrano, almeno in parte, reversibili dopo la cessazione dell’uso. È difficile tradurre questi risultati in numeri concreti che esprimano il rischio di problemi cardiaci o addirittura di mortalità. Tuttavia, è chiaro che questi cambiamenti sono dannosi per la salute di chi fa uso di AAS. Pertanto, sembra consigliabile sottoporsi a una valutazione ecocardiografica semestrale o, al massimo, annuale per monitorare i cambiamenti potenzialmente sfavorevoli della struttura e della funzione cardiaca.
Gabriel Bellizzi [CEO BioGenTech]
Riferimenti:
- Vanberg, Paul, and Dan Atar. “Androgenic anabolic steroid abuse and the cardiovascular system.” Doping in Sports: Biochemical Principles, Effects and Analysis (2010): 411-457.
- Salke, Richard C., Thomas W. Rowland, and Edmund J. Burke. “Left ventricular size and function in body builders using anabolic steroids.” Medicine and science in sports and exercise 17.6 (1985): 701-704.
- Kansal, S., D. Roitman, and L. T. Sheffield. “Interventricular septal thickness and left ventricular hypertrophy. An echocardiographic study.” Circulation 60.5 (1979): 1058-1065.
- Lang, Roberto M., et al. “Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging.” European Heart Journal-Cardiovascular Imaging 16.3 (2015): 233-271.
- Brosnan, Maria J., and Dhrubo Rakhit. “Differentiating athlete’s heart from cardiomyopathies—the left side.” Heart, Lung and Circulation 27.9 (2018): 1052-1062.
- Urhausen, A., R. Hölpes, and W. Kindermann. “One-and two-dimensional echocardiography in bodybuilders using anabolic steroids.” European journal of applied physiology and occupational physiology 58.6 (1989): 633-640.
- Thompson, Paul D., et al. “Left ventricular function is not impaired in weight-lifters who use anabolic steroids.” (1992): 278-282.
- Yeater, Rachel, et al. “Resistance trained athletes using or not using anabolic steroids compared to runners: effects on cardiorespiratory variables, body composition, and plasma lipids.” British journal of sports medicine 30.1 (1996): 11-14.
- Zuliani, U., et al. “Effects of Anabolic Steroids, Testosterone, and HGH on Blood Lipids and Echocardiography Parameters in Body Builders.” International journal of sports medicine 10.01 (1989): 62-66.
- Sachtleben, Thomas R., et al. “The effects of anabolic steroids on myocardial structure and cardiovascular fitness.” Medicine and science in sports and exercise 25.11 (1993): 1240-1245.
- Palatini, Paolo, et al. “Cardiovascular effects of anabolic steroids in weight‐trained subjects.” The Journal of Clinical Pharmacology 36.12 (1996): 1132-1140.
- Urhausen, Axel, T. Albers, and W. Kindermann. “Are the cardiac effects of anabolic steroid abuse in strength athletes reversible?.” Heart 90.5 (2004): 496-501.
- Hartgens, F., E. C. Cheriex, and H. Kuipers. “Prospective echocardiographic assessment of androgenic-anabolic steroids effects on cardiac structure and function in strength athletes.” International journal of sports medicine 24.05 (2003): 344-351.
- Nottin, Stéphane, et al. “Cardiovascular effects of androgenic anabolic steroids in male bodybuilders determined by tissue Doppler imaging.” The American journal of cardiology 97.6 (2006): 912-915.
- Krieg, A., et al. “Cardiac tissue Doppler in steroid users.” International journal of sports medicine 28.08 (2007): 638-643.
- D’Andrea, Antonello, et al. “Left ventricular early myocardial dysfunction after chronic misuse of anabolic androgenic steroids: a Doppler myocardial and strain imaging analysis.” British journal of sports medicine 41.3 (2007): 149-155.
- Baggish, Aaron L., et al. “Cardiovascular toxicity of illicit anabolic-androgenic steroid use.” Circulation 135.21 (2017): 1991-2002.
- Smit, Diederik L., et al. “Baseline characteristics of the HAARLEM study: 100 male amateur athletes using anabolic androgenic steroids.” Scandinavian journal of medicine & science in sports 30.3 (2020): 531-539.
- Nagueh, Sherif F., et al. “Recommendations for the evaluation of left ventricular diastolic function by echocardiography: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging.” European Journal of Echocardiography 17.12 (2016): 1321-1360.
- Simek, Christopher L., et al. “Relationship between left ventricular wall thickness and left atrial size: comparison with other measures of diastolic function.” Journal of the American Society of Echocardiography 8.1 (1995): 37-47.
