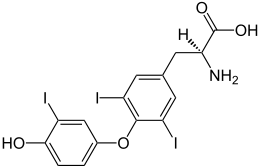
Triiodotironina (T3): caratteristiche ed azioni biologiche
La Triiodotironina (T3) è un ormone tiroideo, prodotto dalla ghiandola endocrina tiroide insieme alla tiroxina o prodotto per conversione di quest’ultima principalmente a livello epatico.
Contiene tre atomi di iodio ed è presente nel flusso sanguigno con una concentrazione di 80/180 ng/dl di sangue. Come già accennato, nei tessuti periferici la tiroxina viene trasformata in Triiodotironina.
Il processo di biosintesi della triiodotironina coinvolge i seguenti fenomeni:
- Captazione attiva di ioduro tramite cotrasportatori di membrana della cellula follicolare tiroidea, direzionamento dello ioduro al lato apicale della cellula e trasporto attraverso la membrana apicale in direzione del lume follicolare
- Ossidazione dello ioduro nel lume follicolare
- Iodazione dei residui tirosile della molecola della tireoglobulina, con la formazione di iodotirosine
- Accoppiamento ossidativo di due iodotirosine, producendo iodotironine ancora legate alla tireoglobulina.
La tiroide capta lo ioduro circolante tramite un processo attivo che richiede energia. Questo processo di captazione è realizzato dalla proteina NIS (Sodium Iodide Symporter), che utilizza l’energia elettrochimica del sodio intracellulare.
La proteina NIS trasporta all’interno della cellula ioni sodio (Na+) e iodio (I-) in proporzione 2:1. L’attività della Na+/K+ ATPasi garantisce l’energia elettrochimica necessaria all’ingresso dello ioduro, tramite trasporto attivo di sodio fuori dalla cellula contro il suo gradiente elettrochimico, richiedendo una spesa di ATP. Questo trasporto di ioduro è inibito da ioni come il perclorato, il tiocianato e il pertecnetato.
Una volta dentro la cellula, lo ioduro si diffonde verso il lato apicale fino al lume del follicolo tiroideo, essendo trasportato attraverso la membrana apicale tramite la proteina pendrina (PDS).
Lo ioduro è infine ossidato dalla ioduro perossidasi (TPO), enzima situato sulla membrana apicale, che ha il sito catalitico all’interno del lume follicolare. Il processo di ossidazione ha come donatore di elettroni il perossido di idrogeno (H2O2), generato dall’enzima della membrana apicale DUOX.
Dopo l’ossidazione lo ioduro sarà incorporato ai residui di tirosina della molecola tireoglobulina. Quando un radicale iodio è incorporato alla tirosina, si produce una monoiodotirosina (MIT). Quando due radicali iodio, invece, sono incorporati alla tirosina, si produce una diiodotirosina (DIT).
Anche l’accoppiamento dei residui tirosile della tireoglobulina, che avviene dopo l’organificazione dello ioduro, è catalizzato dalla TPO. Ancora legate alla tireoglobulina, alcune tirosine (MIT e DIT) si accoppiano, producendo iodotironine. L’accoppiamento di una MIT con una DIT produce Triiodotironina (T3), oppure rT3 (triiodotironina inversa, che non è biologicamente attiva, dato che uno dei radicali iodio non è legato al carbonio 5 della molecola bensì al carbonio 5′). L’accoppiamento di due DIT produce tetraiodotironina, altro ormone della ghiandola tiroide (T4). Due MIT producono una forma di diiodotironina, che, come la rT3 non possiede attività biologica.
Il colloide del lume follicolare, che contiene le iodotironine ancora legate alla tireoglobulina è endocitato dalla cellula follicolare tramite il processo di pinocitosi. Nel citoplasma, dunque, le vescicole di colloide endocitate si fondono a lisosomi con enzimi di attività proteolitica, che idrolizzano la tireoglobulina, rilasciando molecole libere di T4, T3, rT3, diiodotironina, MIT e DIT. Queste ultime tre molecole, visto che non possiedono attività biologica, perdono i loro radicali iodio grazie all’azione dell’enzima DHAL nel citoplasma.
Circa il 10% della T4 prodotta dalla cellula follicolare è convertita a T3 tramite l’attività dell’enzima 5′-deiodasi ancora nel citoplasma.
Le cellule follicolari esprimo a livello della membrana baso-laterale un trasportatore appartenente alla famiglia dei trasportatori di monocarbossilato (MCT). Nel caso dei tireociti questo trasportatore è indicato come MCT8. Dati recenti indicano che MCT8 sia coinvolto nella secrezione degli ormoni tiroidei in circolo.
La concentrazione totale di triiodotironina nel sangue è di 2,3 nmol/L. Comunque, una piccola frazione si trova libera nel plasma, dato che la maggior parte dell’ormone si trova legato a proteine plasmatiche, come la proteina legante di tiroxina (TBG – thyroid binding globulin), la transtiretina (TTR), l’albumina e le lipoproteine.
Essendo un equilibrio chimico, espresso dalla formula:
- T 3 + T B G ⇌ T B G T 3 {\displaystyle T3+TBG\rightleftharpoons TBGT3}
si può definire la costante:
- K = [ T B G T 3 ] [ T 3 ] [ T B G ] {\displaystyle K={\frac {[TBGT3]}{[T3][TBG]}}}
La concentrazione libera di T3 sarà quindi:
- T 3 = [ T B G T 3 ] [ K ] [ T B G ] {\displaystyle T3={\frac {[TBGT3]}{[K][TBG]}}}
La ghiandola tiroide produce maggiori quantità di tiroxina rispetto a triiodotironina. La triiodotironina è inoltre metabolicamente più attiva. Così, nei tessuti periferici la tiroxina viene trasformata in triiodotironina (80% della triiodotironina viene prodotta dalla tiroxina perifericamente e 20% viene prodotta nella ghiandola tiroide).
La trasformazione di tiroxina a triiodotironina avviene grazie alle deiodasi, enzimi che contengono selenio-cisteina e che rimuovono il radicale iodio della tiroxina, producendo triiodotironina e triiodotironina inversa (dipende dal radicale rimosso). Anche la triiodotironina può perdere radicali iodio, diventando diiodotironina. Questi meccanismi di produzione di rT3 e T2 sono realizzati dalla deiodasi 3 (D3) e costituiscono un metodo di inattivazione della T3 quando i suoi livelli plasmatici sono troppo alti (in situazioni di ipertiroidismo questo meccanismo non è sufficiente).
Da queste informazioni, si conclude, dunque, che la potenziale attività della triiodotironina si trova non nella T3 plasmatica (che è bassa), ma nella T4 plasmatica, che costituisce un “serbatoio” di T3 grazie alla successiva azione delle deiodasi periferiche.
La mancanza di selenio può diminuire l’attività delle deiodasi. Anche il propiltiouracile inibisce le deiodasi, causando ipotiroidismo.
La captazione cellulare della triiodotironina è realizzata da trasportatori di membrana. Sono due le famiglie di queste trasportatori: “trasportatori di anioni organici” e “trasportatori di aminoacidi”.
È di speciale interesse medico la famiglia di trasportatori di aminoacidi che trasporta iodotironine, visto che esse sono costituite da due residui dell’aminoacido tirosina. Il trasportatore di aminoacido responsabile di questa azione è il MCT8 (Monocarboxylate transporter), che trasporta aminoacidi aromatici, come la tirosina.
Nel sistema nervoso, l’azione del MCT8 è di grande importanza per i neuroni perché questo tipo cellulare non ha la deiodasi D2 sulla membrana e la captazione di triiodotironina accade grazie all’azione della D2 degli astrociti. Il MCT8 è, quindi, fondamentale per la captazione neuronale della triiodotironina convertita dall’astrocito. Una mutazione di questo trasportatore causa una sindrome legata al cromosoma X, caratterizzata da un grave ritardo psicomotore e da alti livelli di T3 plasmatica, la Sindrome di Allan-Herndon-Dudley. (1)
L’ormone TSH, prodotto nell’ipofisi è il principale regolatore dell’attività della tiroide. Comunque, anche il TSH è regolato tramite l’ormone ipotalamico TRH (TSH Releasing Hormone), costituendo un meccanismo di retroazione negativa.
Questo meccanismo è spiegato dalla responsività delle cellule dell’ipofisi che producono il TSH alle variazioni di ormoni tiroidei nel sangue. Quando i livelli sono bassi, c’è una sintesi maggiore di recettori di TRH da queste cellule, aumenta la recettività verso il TRH e quindi si produce più TSH. Il contrario succede quando i livelli plasmatici di ormoni tiroidei sono alti.
Come l’espressione del TSH e di recettori del TRH è regolata dai livelli intracellulari di triiodotironina, i livelli plasmatici di tiroxina hanno un effetto più forte su questa regolazione, visto che la tiroxina plasmatica è la risorsa fondamentale di triiodotironina intracellulare (80% del totale), grazie all’azione della deiodasi D2 della cellula ipofisaria. I livelli di tiroxina plasmatica sono, quindi, importantissimi per la clinica.
Il TSH agisce direttamente sulla cellula follicolare della tiroide, promuovendo la sua crescita, proliferazione e la sua attività. I recettori del TSH nella cellula follicolare, tramite la trasduzione del segnale e l’azione della proteina G fanno aumentare i livelli plasmatici di AMP ciclico. I geni del trasportatore NIS e della tireoglobulina hanno siti regolatori mediati dai livelli di AMP ciclico e, quando essi sono elevati, la sintesi di NIS e tireoglobulina è aumentata. Così, il TSH fa aumentare l’attività degli enzimi responsabili per la sintesi degli ormoni tiroidei.
Il meccanismo auto-regolatore della sintesi della triiodotironina è dovuto alla responsività da parte della cellula follicolare ai livelli intracellulari di iodio organificato. Lo iodio organificato intracellulare inibisce l’attività dell’enzima DUOX, che fornisce il perossido di idrogeno all’ossidazione dello ioduro (2). Diminuisce così, la sintesi di iodio organificato. Quando i livelli plasmatici di ioduro sono alti, causano un effetto di diminuzione della sintesi di ormoni tiroidei, l’effetto Wolff-Chaikoff.
L’effetto Wolff-Chaikoff ha una durata di alcuni giorni, dopodiché l’effetto termina quando la sintesi degli ormoni ritorna al normale.
L’azione genomica della triiodotironina promuove la modificazione dell’espressione genica della cellula bersaglio. La T3 viene dal sangue o dal metabolismo intracellulare della tiroxina da parte delle deiodasi. Il recettore degli ormoni della tiroide (TR, dall’inglese thyroid-hormone receptor) è nucleare e si accoppia a regioni di regolazione del gene-bersaglio. Queste regioni sono denominate TRE (dall’inglese thyroid-hormone responsive element).
Il recettore TR si lega al DNA del gene-bersaglio come un monomero, omodimero o anche eterodimero. La situazione principale è la formazione dell’eterodimero del TR con il recettore nucleare RXR (dall’inglese Retinoid X Receptor, Recettore X Retinoide). Il TR può ancora formare eterodimeri con altri recettori. Comunque il complesso più stabile e con maggiore affinità per le regioni TRE è il complesso TR-RXR.
La triiodotironina genera diversi segnali cellulari che dipendono dai geni e dai tessuti, regolando tanto l’attivazione come la repressione della trascrizione del mRNA.
Il legame chimico del TR con le regioni TRE del DNA avviene indipendentemente dalla presenza della triiodotironina. Molte proteine di regolazione si legano all’omodimero TR-TR o all’eterodimero TR-RXR, come la proteina HDAC (deacetilasi di istone). Questo complesso repressore promuove la deacetilazione degli istoni, rendendo compatta la cromatina e, così, inibendo l’azione dell’enzima di trascrizione RNA polimerasi.
La presenza della triiodotironina può anche reprimere la trascrizione di alcuni geni. Questo fenomeno è importante nell’ipotalamo e nell’ipofisi per garantire la retroazione negativa che regola la secrezione della triiodotironina: la repressione della trascrizione è fondamentale per diminuire la secrezione di TSH e TRH quando i livelli di ormoni tiroidei solo alti.
Il processo di repressione verificato in questo meccanismo di retroazione è realizzato da parte del recettore TRβ2, che è espresso dalle cellule ipotalamiche e ipofisarie coinvolte nel processo di regolazione dell’attività della tiroide. Il recettore TRβ, quindi, diminuisce la trascrizione quando legato alla Triiodotironina (3).
Quando la triiodotironina si lega al TR (eccetto i tipi di TR coinvolti nella regolazione della sintesi di ormoni tiroidei, TRβ2), attiva la trascrizione di mRNA. Ciò accade perché in presenza di T3 il complesso repressore è inattivato. In questo fenomeno è importante il ruolo di proteine co-attivatorie, essendo le principali le proteine della famiglia TRAP (Thyroid Hormone Receptor-associated Proteins, ossia proteine associate al recettore degli ormoni tiroidei) e della famiglia SRC (steroid receptor co-activator, ossia attivatore del recettore steroideo). Queste ultime aumentano la trascrizione mediate non solo da recettori per steroidi, ma anche da altri recettori, come il TR.
L’interazione fra SRC-1 e le proteine della famiglia di co-attivatori p300-CBP promuove l’acetilazione delle istoni. Questa reazione chimica rende la cromatina accessibile alla RNA polimerasi, favorendo la trascrizione (4).
Mutazioni dei recettori TR possono causare resistenza agli ormoni tiroidei. Quando la mutazione è verificata nei recettori espressi da vari tessuti (come il TRα), il quadro è di ipotiroidismo, visto che i recettori TRα non riescono a regolare la trascrizione anche quando si trovano alti livelli di ormoni tiroidei nel sangue (resistenza periferica). Quando la mutazione è verificata nei recettori espressi solo dall’ipotalamo e dall’ipofisi, invece, si ha una situazione di ipertiroidismo, perché i recettori (TRβ2) non sono capaci di inibire la sintesi di TRH e TSH anche quando si trovano alti livelli di ormoni tiroidei nel sangue (resistenza ipofisaria) (5).
La triiodotironina ha anche meccanismi di azione non-genomici che, quindi, non coinvolgono la regolazione dell’espressione genica. Questo meccanismo di azione avviene grazie all’interazione fra la triiodotironina e alcune proteine della membrana cellulare e della membrana mitocondriale, che regolano, per esempio, il traffico di ADP e ATP dall’interno del mitocondrio.
La triiodotironina promuove la trascrizione di diversi enzimi coinvolti nel metabolismo, specialmente il metabolismo respiratorio. Enzimi che hanno un ruolo importante nella catena di trasporto degli elettroni, come la NADPH-citocromo-c2 reduttasi, la citocromo-c ossidasi hanno una sintesi elevata in presenza di ormoni tiroidei e, quindi, incrementano il tasso di respirazione cellulare grazie alla loro aumentata attività.
Altri prodotti dell’attività genomica della triiodotironina sono: la glicerolo-3-fosfato deidrogenasi, l’enzima malica, eritropoietina, proteina-G stimolatoria, ecc.
Aumentano anche i livelli di UCP nel mitocondrio, un forte disaccoppiante della catena respiratoria dalla fosforilazione ossidativa, causando la produzione di calore e non di ATP come risultato della respirazione.
Alcuni effetti non genomici sono osservati in presenza di triiodotironina nella cellula. Questi effetti sono causati dall’interazione con proteine che non sono coinvolte nell’espressione genica.
Come risultato, aumenta l’attività di alcune proteine importanti per il metabolismo cellulare, come alcuni trasportatori ionici (specialmente della pompa di sodio-potassio) e della calmodulina. Sono altri effetti: l’aumento della captazione di glucosio e il controllo della captazione di calcio e della rimodellazione dell’actina, alterando il citoscheletro di molte cellule.
Molti degli effetti della triiodotironina, specialmente nel sistema cardiaco, sono simili a quelli prodotti dalle catecolamine. La T3 presenta grande effetto inotropico e cronotropico nel cuore. L’eccesso di T3 aumenta la responsività adrenergica cardiaca. Gli antagonisti dei recettori β-adrenergici invertono alcuni degli effetti cardiaci dell’ipertiroidismo clinico, come la tachicardia, comunque, non riescono a invertire altri effetti dell’ipertiroidismo. La T3 promuove l’aumento dell’espressione della proteina strutturale miosina MHCα, risultando in una maggiore velocità di contrazione cardiaca.
Come effetto generale di questi fenomeni, si osserva una crescita della gittata cardiaca che garantisce un apporto di ossigeno adatto alla maggiore richiesta da parte dei tessuti che si osserva in presenza della triiodotironina. Questa crescita della gittata cardiaca è causata tanto indirettamente dalla triiodotironina (tramite l’aumento dell’azione delle catecolamine), come direttamente (tramite l’aumento dell’espressione della miosina MHCα, una maggiore captazione di calcio da parte del miocito e l’aumento dell’attività dell’adenilato ciclasi, fenomeni che aumentano la forza di contrazione).
Adeguati livelli di ormoni tiroidei sono necessari per una funzionalità cardiaca normale. Nei casi di deficienza di ormoni tiroidei tanto la gittata cardiaca è più bassa come l’efficienza cardiaca, dato che la frazione di eiezione del ventricolo sinistro è più bassa (rapporto fra la quantità di sangue eiettato alla fine della sistole e la quantità totale di sangue che c’era nel ventricolo all’inizio della sistole).
Una deficienza di triiodotironina durante lo sviluppo embrionale e durante l’infanzia causa una riduzione della crescita delle cortecce cerebrale e cerebellare, della proliferazione di assoni, della migrazione cellulare, della mielinizzazione, della ramificazione dei dendriti e della genesi di sinapsi. Come risultato, questa deficienza nelle fasi iniziali della vita causano un ritardo dello sviluppo del sistema nervoso seguito da un deficit cognitivo e motore. Questo quadro clinico è denominato cretinismo.
Immagini del cervello realizzati tramite la tomografia ad emissione di positroni hanno dimostrato che, quando i livelli di triiodotironina sono ridotti, anche il flusso sanguigno nel cervello e il metabolismo cerebrale di glucosio sono più bassi. Questi dati possono spiegare il deficit psicomotorio degli individui ipotirotici (6)
L’ormone tiroideo aumenta anche la velocità e l’ampiezza dei riflessi nervosi periferici, la vigilanza e reattività a diversi stimoli, la memoria e la capacità di apprendimento.
L’ossificazione endocondrale è stimolata dalla triiodotironina, rendendo l’osso più lungo linearmente tramite la maturazione dei centri ossei epifisari. Anche se non è necessaria per la crescita lineare dell’osso dopo la nascita, la triiodotironina è essenziale per il corretto sviluppo delle ossa del feto.
La triiodotironina partecipa anche alla rimodellazione ossea negli adulti e il suo eccesso può causare osteoporosi.
La triiodotironina partecipa anche alla maturazione dell’epidermide e degli annessi cutanei. Anche il processo di degradazione di queste strutture è promosso dalla triiodotironina. Tanto l’eccesso quanto la deficienza di questo ormone, quindi, possono causare problemi dermatologici.
Anche il derma soffre l’influenza della triiodotironina, che inibisce la sintesi e aumenta la degradazione dei glicosaminoglicani, componenti fondamentali della matrice extracellulare dermale.
La triiodotironina aumenta la produzione di eritropoietina e, quindi, aumenta l’emopoiesi. L’ormone aumenta anche i livelli di 2,3-bisfosfoglicerato negli eritrociti, promuovendo la dissociazione dell’ossigeno dall’emoglobina, elevando quindi la disponibilità di ossigeno libero ai tessuti. Questo è un meccanismo di compensazione per la richiesta più elevata di ossigeno promossa dalla Triiodotironina.
La maturazione dei pre-adipociti ad adipociti è promossa dalla triiodotironina, che esercita diversi effetti riguardanti il metabolismo di lipidi. Tanto la degradazione quanto la sintesi del colesterolo sono promosse dall’ormone. Comunque, come la degradazione soffre un’azione tiroidea maggiore, negli stati di deficienza di triiodotironina i livelli plasmatici di colesterolo (associato alle lipoproteine a bassa densità – LDL) sono più alti. Il metabolismo del colesterolo è aumentato dall’ormone tiroideo anche grazie alla sintesi più elevata di recettori LDL sulla membrana delle cellule. L’ormone aumenta anche la lipolisi degli acidi grassi nel tessuto adiposo.
I mammiferi riescono a mantenere la temperatura corporea costante anche se la temperatura esterna soffre variazioni. Questa capacità coinvolge la generazione interna di calore, un processo denominato termogenesi obbligatoria. Negli ambienti di termoneutralità, la termogenesi obbligatoria è sufficiente. Comunque, negli ambienti più freddi, è necessaria l’attivazione di un altro meccanismo, la termogenesi indotta dal freddo, inclusa nella termogenesi facoltativa. La triiodotironina regola entrambi i meccanismi.
L’azione termogenica obbligatoria della triiodotironina avviene grazie all’attivazione dell’espressione delle proteine UCP. Le proteine UCP promuovono il ritorno di protoni attraverso lo spazio intermembranoso della membrana mitocondriale, senza l’attivazione dell’enzima ATP sintetasi e, quindi, senza produrre ATP. Questo flusso di protoni dissipa l’energia potenziale chimica dei protoni sotto la forma di calore. La triiodotironina aumenta anche la lipolisi, elevando la disponibilità di lipidi, fondamentali anch’essi per questo processo di generazione di calore che è denominato disaccoppiamento. Altro meccanismo di generazione di calore nella termogenesi obbligatoria è l’idrolisi dell’ATP da parte delle ATPasi, la cui attività è promossa dalla triiodotironina.
La termogenesi facoltativa è attivata da parte del sistema nervoso simpatico grazie a stimoli esterni, ma subisce un’influenza importante da parte della triiodotironina. Animali che soffrono di deficienza dell’ormone diventano ipotermici negli ambienti freddi poiché una carenza di triiodotironina rende questi animali incapaci di sostenere la risposta noradrenergica per la generazione di calore supplementare (la triiodotironina e le catecolamine hanno effetti sinergici).
Liotironina Sodica: caratteristiche e applicazioni
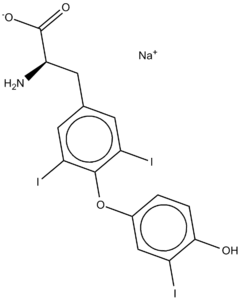
La Liotironina Sodica (T3 sintetico) è un farmaco utilizzato come ormone tiroideo sostitutivo nel trattamento dell’ipotiroidismo e del coma mixedematoso (7).
È il più potente degli ormoni tiroidei attualmente in uso e agisce incrementando il metabolismo basale, interessando il metabolismo proteico e aumentando la sensibilità del corpo alle catecolamine. Rispetto alla Levotiroxina, ha un effetto più rapido e un’emivita più breve (emivita di 2,5 giorni).
Il primo farmaco che conteneva T3 era tecnicamente un estratto della tiroide, e venne somministrato per la prima volta ad un paziente con mixedema (una malattia della pelle associato con ipotiroidismo) nel 1891.(8) Gli estratti tiroidei naturali contengono livelli terapeuticamente vitali degli ormoni tiroidei T3 e T4, e sono stati ampiamente utilizzati nella pratica medica per più di 60 anni. Nel 1950, tuttavia, questi farmaci iniziarono lentamente a cedere il passo a nuovi farmaci tiroidei di sintesi, vale a dire la Levotiroxina Sodica e la Liotironina Sodica, che sono stati coerenti nel dosaggio e nell’effetto, e più desiderabile per i consumatori rispetto ai preparati di estratti animali. Anche se la Levotiroxina Sodica e la Liotironina Sodica sono entrambi ampiamente disponibili in molti paesi del mondo, fino ad oggi, la Liotironina conserva una porzione significativamente più piccola del mercato globale dei preparati tiroidei. Dato il suo veloce e potente effetto nell’esplicare le sue proprietà, la Liotironina rimane un farmaco tiroideo popolare tra gli atleti. Il Cytomel ® è il nome commerciale più conosciuto per questo farmaco al di fuori degli USA, dove viene attualmente venduto con il marchio King Pharmaceuticals.

La FDA richiede che il seguente avviso sia inserito nel foglietto illustrativo dei prodotti contenenti Liotironina Sodica venduti negli USA .: “farmaci con attività ormonale tiroidea, da soli o insieme ad altri agenti terapeutici, sono stati utilizzati per il trattamento dell’obesità. Nei pazienti eutiroidei, le dosi all’interno della gamma di esigenza ormonala giornaliera sono inefficaci per la riduzione del peso. Dosi maggiori possono produrre manifestazioni gravi o anche pericolose per la vita come la tossicità, in particolare quando somministrato in associazione con ammine simpaticomimetici come quelle utilizzate per i loro effetti anoressizzanti “.
Quando viene utilizzata per trattare l’ipotiroidismo mite, la dose iniziale tipica raccomandata per la Liotironina è di 25 mcg al giorno. La dose giornaliera quindi può essere aumentata di non più di 25 mcg ogni 1 o 2 settimane. La dose di mantenimento stabilita è di solito 25-75 mcg al giorno. Generalmente è raccomandata un unica somministrazione giornaliera della dose. Anche se la Liotironina Sodica è ad azione rapida, i suoi effetti possono persistere nel corpo per diversi giorni dopo l’interruzione.
Esistono generalmente due approcci nell’assunzione della Liotironina nel Bodybuilding.
Nel primo approccio, l’obiettivo è di ottenere un aiuto nel mantenere una composizione corporea ideale. In questo approccio, il dosaggio di T3 è molto basso, aggirandosi alla dose di 12,5 mcg /die, ma in alcuni casi arrivando fino a 25 mcg / die. Con il dosaggio più basso, generalmente un test della tiroide mostrerà alcuna soppressione rilevabile anche con un uso prolungato. Con il dosaggio più elevato, è a volte osservata una soppressione moderata, ma i risultati sono superiori rispetto alla non assunzione di T3, e la soppressione risulta di breve risolvendosi rapidamente alla sospensione dell’uso di T3 sintetico.
La letteratura indica un emivita per la Liotironina di 2,5 giorni. Partendo da ciò, la dose giornaliera può essere concentrata in una sola assunzione. Nonostante ciò, alcuni culturisti, specie con le dosi più alte, tendono a dividere il dosaggio in più volte al giorno.
Alti dosaggii di T3, tipicamente a partire da circa 75 mcg /die, ma in alcuni casi non iniziano fino ad una dose di circa 100 mcg / die, può causare tachicardia (frequenza cardiaca elevata) e debolezza muscolare, e può essere catabolico o almeno ridurre l’anabolismo. Alte dosi di steroidi anabolizzanti, ovviamente, tendono a mascherare quest’ultimo effetto.
Livelli molto elevati di T3 sono pericolosi per il cuore.
Alti livelli di T3 riducono i livelli di IGF-1, e ciò può ridurre gli effetti anabolizzanti del GH, ma non cambia l’efficacia sull’effetto lipolitico del GH.
L’effetto di ottundimento sull’efficacia del GH è particolarmente pronunciato quando il dosaggio di T3 è maggiore di 50 mcg /die, e sembra impercettibile se la dose rimane nel range dei 25 mcg / die.
Dopo un uso prolungato di T3 ad una dose soppressiva, la produzione endogena viene soppressa per qualche tempo dopo la sospensione del farmaco. Generalmente la durata è correlata alla lunghezza del precedente utilizzo del farmaco . In caso di utilizzo breve tipicamente non si verifica un periodo notevole di bassa funzionalità tiroidea post-ciclo , ma con cicli di lunga durata la bassa funzionalità tiroidea può essere misurata per periodi più lunghi fino ad arrivare in alcuni casi a circa sei settimane.
L’articolo presente in letteratura intitolato ““Recovery of pituitary thyrotropic function after withdrawal of prolonged thyroid-suppression therapy” fornisce un esempio delle difficoltà che si possono incontrare durante il recuperare di una buona funzionalità tiroidea dopo un lungo periodo di utilizzo dell’ormone sintetico.
Mentre in questo studio tutti i soggetti hanno ottenuto un recupero della normale funzionalità della tiroide, come accade anche abitualmente nel uso nel bodybuilding, il livello “normale” che hanno finito per raggiungere era comunque ad un livello verso il basso del range di normalità, cioè circa 40 mcg / dl di T4 totale e circa 80 ng / dl di T3 totale nel siero. Questi non sono i livelli auspicabili, e sono abbastanza bassi da compromettere il metabolismo.
Tempo fa scrissi un interessante articolo nel quale esponevo una serie di integratori volti al miglioramento del funzionamento della tiroide, anche dopo un ciclo con T3 sintetico. Vi invito a leggerlo (o rileggerlo): INTEGRATORI ALIMENTARI PER IL MIGLIORAMENTO DELLA FUNZIONALITA’ TIROIDEA.
L’utilizzo della Liotironina, specie a dosi elevate, può determinare manifestazioni cliniche di ipertiroidismo, quali perdita di peso corporeo, tremori, cefalea, nausea, nervosismo, irritabilità, insonnia, aumento dell’appetito.
La Liotironina è un vecchio farmaco ampiamente prescritto. Si può trovare facilmente in molte aree del mondo, ed è venduto in una varietà di differenti marchi e forme generiche. È importante notare che non si dovrebbe mai acquistare una forma iniettabile di questo farmaco. Questa forma è generalmente utilizzati solamente come prodotto di pronto soccorso, con effetti collaterali potenzialmente molto pericolosi se usato male.
In Italia era venduto sotto il nome di Titre (50cpr 20mcg) della Teofarma. Ora è disponibile solo in forma di soluzione da somministrazione in gocce sotto il nome di LIOTIR ® gocce da 20 mcg/ml di Liotironina sodica. E’ comunque possibile trovarlo farmaceutico in altri paesi d’Europa. E’ possibile reperirlo anche dal mercato nero, con una bassa probabilità di incappare in prodotti non contenenti principio attivo (il rischio è trovarli anche sovradosati).
La Liotironina è un composto molto efficace per favorire la perdita di grasso, ma ha gravi effetti collaterali quando assunta in dosi elevate. Con una cura adeguata nel calcolare le dosi, è un composto abbastanza facile da gestire. Dal momento che la Liotironina ha una stabilità limitata, è meglio che essa provenga da prodotti di qualità farmaceutica, con una seconda scelta sui prodotti generici del Terzo Mondo o in polvere relativamente fresca che deve essere accuratamente misurata nella preparazione delle dosi. Prodotti liquidi possono perdere potenza rapidamente e pertanto non sono una scelta ideale.
Gabriel Bellizzi
Riferimenti:
- Wikipedia
- William Llewellyn’s ANABOLICS 10th edition.
- 1-http://www.sciencedirect.com/
- 2-http://endo.endojournals.org/cgi/content/abstract/144/4/1241
- 3-http://www.jbc.org/cgi/reprint/M511530200v1.pdf
- 4-http://www.pnas.org/content/96/5/1959.full.pdf
- 5-http://www.rajhanshealthcare.com/article1.htm
- 6-http://jcem.endojournals.org/cgi/reprint/86/8/3864.pdf
- 7-http://www.nlm.nih.gov/medlineplus/druginfo/medmaster/a682462.html
- 8- The emergence of endocrinology. Welbourn RB. Gesnerus. 1992;49 Pt 2:137-50.


![{\displaystyle K={\frac {[TBGT3]}{[T3][TBG]}}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/9ddd39492d87e75780e8491e2fc2f3c4e3cffb9c)
![{\displaystyle T3={\frac {[TBGT3]}{[K][TBG]}}}](https://wikimedia.org/api/rest_v1/media/math/render/svg/ed67ca8c9784b9e5c530a91638f2d764c02d5e05)